Forfattere: Anders Lillevik Thorsen1,2*, Silje Elisabeth Hasmo Holm1,3, Bjarne Hansen1,2, Thomas Eilertsen3
Affilieringer:
1 Bergen Center for Brain Plasticity, Haukeland Universitetssykehus, 2 Senter for krisepsykologi, Det psykologiske fakultet, Universitet i Bergen, 3 Klinikk for psykisk helsevern, Helse Fonna HF
*Kontakt: Anders Lillevik Thorsen, Senter for krisepsykologi, Det psykologiske fakultet, Universitetet i Bergen. E-post: anders.l.thorsen@gmail.com.
Antall tegn med mellomrom: 21580
Sammendrag
Formål: Veiledet praksis er en viktig arena for å bli en god terapeut. Samtidig har vi lite kunnskap om hvordan studentene opplever intern klinisk praksis, hva de lærer og hvor bra veiledningen fungerer.
Metode: Vi utførte derfor en spørreundersøkelse blant 105 profesjonsstudenter ved Universitetet i Bergen om disse temaene.
Resultater: Resultatene viste at studentene i hovedsak opplevde praksisen som nyttig og meningsfull. Samtidig var det omtrent halvparten av studentene som ikke fulgte retningslinjer for strukturert diagnostisk kartlegging, og svært få hadde sett veileder i en terapeutisk setting. Mange var positive til bruk av behandlingsmanualer, men få benyttet seg av dem.
Implikasjoner: Funnene tyder på at studenter ønsker mer konkrete tilbakemeldinger og tydeligere opplæring, og at mange opplever at veileder ikke tilbyr dette i tilstrekkelig grad. Undersøkelsen gir en plattform for å diskutere hvordan studenter bør læres opp i psykoterapi, og hvordan en best kan fremme evidensbasert praksis.
Introduksjon
Det er i dag svært begrenset kunnskap om hvordan norske studenter ved profesjonsstudiet i psykologi opplever egen klinisk praksis, hvilke ferdigheter de har, hva deres holdninger til terapi er og i hvilke rammer læringen skjer (Beidas & Kendall, 2010; Nielsen et al., 2009; Watkins, 2017). Dette står i kontrast til at psykiske lidelser er et folkehelseproblem, der en tredjedel til halvparten av befolkningen i Norge utvikler en psykisk lidelse i løpet av livet (Mykletun et al., 2009). Samtidig finnes det effektive psykologiske behandlinger for mange psykiske lidelser (Huhn et al., 2014; Weisz et al., 2017). God opplæring i kartlegging og behandling er derfor viktig, både for den enkelte terapeut og samfunnet for øvrig (Chow et al., 2015; Frank et al., 2020; Shafran et al., 2009).
Veiledning har ofte som mål å fremme både interpersonlige egenskaper og teknisk kompetanse (Frank et al., 2020; Watkins, 2017). Veiledning fordrer derfor en trygg relasjon mellom veileder og student samt trygge relasjoner innad i veiledningsgrupper (Watkins, 2017). Studier tyder på at det er nødvendig å kombinere aktiv læring med tett veiledning for at studenter skal tilegne seg og bruke terapeutiske ferdigheter på en fleksibel måte, og at enkeltkurs eller fjernveiledning sjeldent kan erstatte nær veiledning over tid (Beidas & Kendall, 2010; Frank et al., 2020; Watkins, 2017). Profesjonsstudiene i psykologi ved universitetene i Oslo, Bergen, Trondheim og Tromsø inneholder veiledet klinisk praksis med målsetting om at «studenten skal skaffe seg erfaring med direkte klientarbeid på en måte som forbereder til alle vanlige psykologiske stillinger innen helserelatert virksomhet» (Nasjonalt profesjonsråd for psykologiutdanning, s. 8), i tråd med sentrale prinsipper for evidensbasert praksis (Norsk Psykologforening, 2007). Universitetene har valgt ulike løsninger for når og hvordan intern klinisk praksis blir gjennomført. Ved Universitetet i Bergen blir studentene fordelt på tre poliklinikker; barn og ungdom, unge voksne eller eldre voksne (https://www.uib.no/oppl%C3%A6ringsklinikker). Praksisen blir fullført i grupper på ca. fire studenter og løper over tre semestre (1,5 år), hvor én dag i uken er satt av til pasientarbeid og veiledning. Gruppene veiledes av en erfaren psykolog (vanligvis en psykologspesialist).
En studie av veiledningsgrupper fra skandinaviske universitetsklinikker viste at slike grupper ofte har et godt sosialt miljø, der studentene blir oppmuntret til å finne sin egen stil for terapi, men samtidig at studentene ønsket tettere og mer konkret veiledning (Reichelt et al., 2015). Studentene selv valgte hvilke utfordringer de presenterte, og veileder hadde derfor ikke fullstendig kjennskap til hvordan studentene bedrev terapi. Veiledere bekreftet videre at de tilbakeholdt endel tilbakemeldinger, og noen beskrev at de subtilt modellerte hvordan de ville gitt terapi fremfor å tydelig beskrive eller demonstrere dette (Nielsen et al., 2009). Dette illustrerer det krevende forholdet mellom å støtte studentene og samtidig gi tydelig veiledning (Gibson et al., 2019).
Kyndig veiledning i kombinasjon med terapimanualer kan gi ferdigheter som vanligvis er forbundet med lengre klinisk erfaring (Johnson et al., 2016; Öst et al., 2012; Solem et al., 2009). Omtrent halvparten av norske psykologer har rapportert å sjeldent eller aldri bruke manualer (Johnson et al., 2016). Videre tyder forskning på at veiledning ofte fører til at manualbasert psykoterapi blir levert med større fleksibilitet og kompetanse (Frank et al., 2020). Studier fra skandinaviske universitetsklinikker fant at studenter under tett veiledning fikk behandlingsresultater som var på høyde med hva man forventer fra internasjonale behandlingsstudier, selv når studentene nylig hadde begynt på studiet (Öst et al., 2012; Solem et al., 2009).
Eksponeringsterapi for angstlidelser er ett eksempel på manualbasert terapi som synes å brukes i for liten grad, på tross av dens empiriske støtte og den høye prevalensen av angstlidelser i befolkningen (Carpenter et al., 2018; Mykletun et al., 2009). Holdninger som at eksponeringsterapi skader pasienten, er for vanskelig, eller fører til frafall er vanlige grunner at eksponeringsterapi ikke blir brukt (Farrell, Deacon, Kemp, et al., 2013). Trening og veiledning har derimot vist å føre til at flere terapeuter leverer eksponeringsterapi på en god måte (Farrell, Deacon, Dixon, et al., 2013). Dette tyder på at holdninger og kompetanse kan være særlig viktig for å øke god bruk av eksponeringsbasert terapi (Michael et al., 2020).
Vi ønsket å kartlegge hvordan norske studenter på profesjonsstudiet i psykologi opplever intern klinisk praksis, hvilke ferdigheter de har, hva deres holdninger til terapi er og i hvilke rammer læringen skjer gjennom en anonym spørreundersøkelse. Studentene som ble invitert var i, eller hadde nylig gjennomført, intern klinisk praksis ved det psykologiske fakultet på universitetet i Bergen. Vi baserte spørsmålene på kunnskap om viktigheten av trivsel og relasjonelle faktorer i veiledning (Watkins, 2017), holdninger til terapi og manualer (Johnson et al., 2016; Michael et al., 2020), og mester-svenn opplæring og veilederens kompetanse (Frank et al., 2020). Studentene hadde også mulighet til å svare i frie tekstfelt for hvert tema i spørreundersøkelsen.
Metode
Deltakere
Spørreundersøkelsen ble gjennomført våren 2017 gjennom Google Forms. Alle studenter ved profesjonsstudiet i psykologi som var i intern klinisk praksis eller som hadde gjennomført denne det siste året ble invitert til å delta i spørreundersøkelsen. Vi inviterte deltakerne gjennom eposter til felles epostlister til de aktuelle kullene, samt via åpne Facebook-grupper for psykologer og studenter ved profesjonsstudiet i psykologi. 105 deltakere svarte på spørreundersøkelsen (73 kvinner [70%]), og alle svarte på samtlige spørsmål. Dette representerte totalt 52% av studentene som var invitert til å delta (deltakelse per kull var mellom 43 og 56%). Deltakerne var jevnt fordelt fra de tre klinikkene, der 35 av deltakerne (33%) var tilknyttet poliklinikk for barn og ungdom, 38 (36%) for unge og voksne og 32 (31%) for voksne og eldre. Fordelingen av deltakerne per kjønn, klinikk, og kull gjenspeilte tydelig fordelingen av studenter i sin helhet.
Spørreskjemaet
Spørreskjemaet inneholdt totalt 44 spørsmål, fordelt på følgende kategorier: Fornøydhet med intern klinisk praksis i sin helhet og læringsutbyttet og veilederen hver for seg. Deltakerne ble spurt om antall møtte klienter, deres henvisningsgrunn i grove trekk, og hvilke måleinstrumenter og tiltak studenten hadde brukt i møte med klientene. Videre ble deltakeren spurt om deres erfaringer og holdninger til terapi, erfaring med veileder, veiledningsgruppen, og om fornøydhet med klinikkens fasiliteter og organisering. Alle delene inneholdt også fritekstfelt. Til sist ble deltakerne spurt om hva de syntes manglet i intern klinisk praksis i et fritekstfelt (se vedlegg 1 for spørreskjemaet i sin helhet). Spørsmålene ble enten stilt ved to eller flere kategoriske svaralternativ, eller ved bruk av en Likert-skala fra en til fem med alternativene en («veldig uenig»), to («uenig»), tre («verken eller»), fire («enig») og fem («veldig enig»). For å forenkle presentasjonen av funnene ble kategoriene 1-2 ble slått sammen til «uenig» og 4-5 til «enig». Hele spørreskjemaet er tilgjengelig ved å kontakte førsteforfatter.
Etikk
Alle deltakere ble informert om formålet med spørreundersøkelsen og at resultatene var tiltenkt å inngå i en studie. Spørreskjemaet spurte ikke om identifiserende eller sensitive opplysninger, og alle fritekstfelt ble gjennomgått for å utelukke slike svar. Det ble ikke samlet inn identifiserende personopplysninger og undersøkelsen ble derfor ikke søkt godkjent hos Norsk samfunnsvitenskapelig datatjeneste.
Rapportering og statistiske analyser
Alle tekstutdrag ble endret for å hindre gjenkjenning, men samtidig bevare meningsinnholdet. Alle statistiske analyser brukte ikke-parametriske tester ettersom svaralternativene var ordinale eller kategoriske. Spearmans rho ble brukt for korrelasjoner, og kategoriske variabler ble analysert med Fishers exact chi-squared test hvis det var to svaralternativ per spørsmål. Mann-Whitney U ble brukt for å teste forskjeller mellom grupper og Friedmans test ble brukt for å sammenligne deltakernes skårer når det det tre eller flere spørsmål. Alle analyser ble utført i IBM SPSS Statistics 25.
Resultater
Fornøydhet med praksis, veileder og læringsutbytte
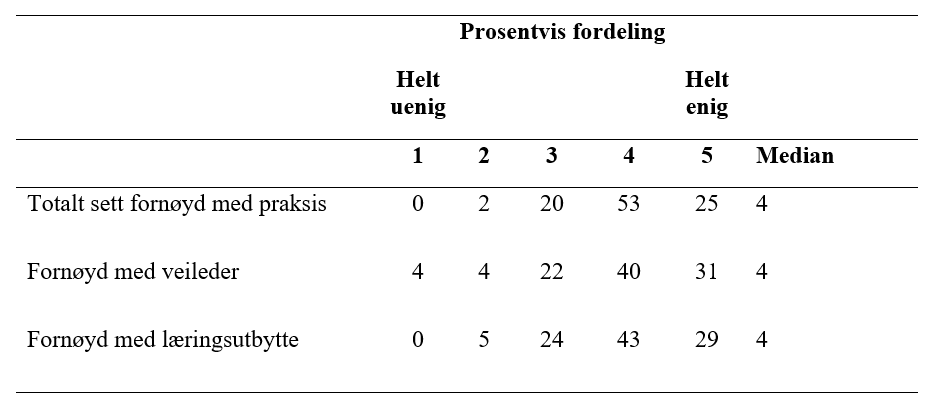
Studentene rapporterte i hovedsak at de var fornøyd med intern praksis som helhet, deres læringsutbytte, og veilederne (se Tabell 1 for svarenes fordeling). Det var ikke signifikant forskjell i graden av fornøydhet på de tre ulike spørsmålene i spørreskjemaet som omhandlet fornøydhet (Friedmans test χ2(2) = 1.88, p = .39).
Tabell 1 Fornøydhet med internpraksis, veileder og læringsutbytte
Forklaring: Tabellen viser den prosentmessige fordelingen av svar på hvor fornøyd studenten var med praksis som helhet, veilederen og læringsutbyttet.
Klinisk erfaring
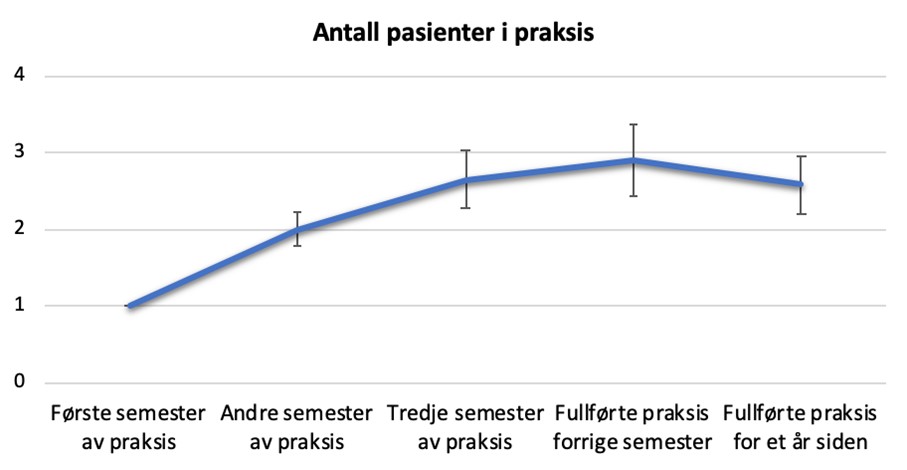
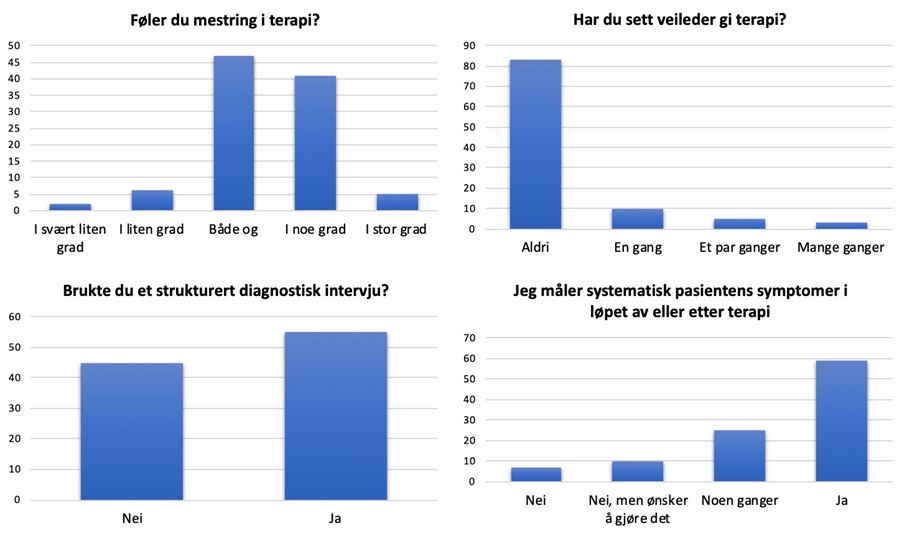
23 (22%) av deltakerne hadde hatt én pasient, 50 (48%) to pasienter, 21 (20%) tre og 11 (10%) hadde hatt fire eller flere (Se Figur 1 for fordeling pr. kull). Deltakerne rapporterte at de fleste pasientene ble diagnostisert med en angstlidelse eller mild til moderat depresjon. Nesten alle (96%) rapporterte at de klarte å skape en god arbeidsallianse med pasienten, mens 58% sa seg enig eller helt enig i at pasientene ble bedre gjennom terapien. Kun 8% svarte at de ikke opplevde mestring i terapi, 47% svarte at de opplevde noe mestring, mens 48% svarte at de opplevde ganske mye eller mye mestring. Å ha flere pasientforløp var positivt relatert til opplevelsen av å kunne danne en arbeidsallianse (r = .23, p = .02) og at pasientene ble bedre gjennom terapi (r = .20, p = .04), men var ikke signifikant relatert med opplevd mestring (r = 0.12, p = .23).
Figur 1 Gjennomsnittsantall pasienter per kull
Forklaring: Figuren viser gjennomsnittet for antall pasienter hver student hadde møtt i praksis fordelt på de ulike kullene. Feilmarginene viser 95% konfidensintervall for gjennomsnittet.
I fritekstfelt fikk deltakerene mulighet til å uttrykke deres opplevelse av mestring i møte med pasienten. Her uttrykte flere at de ikke visste hva de skulle gjøre i terapirommet: «Jeg får for frie tøyler og er usikker på hva jeg skal gjøre i timene». Andre syntes at veilederen burde bli mer aktiv: «Jeg føler at jeg får for mye ansvar, og at jeg må ta nesten alle viktige avgjørelser selv. Noen avgjørelser burde veileder ta, og det er rart at dette ikke skjer». Andre rapporterte at det var vanskelig å si om terapien var nyttig for pasienten: «Det er vanskelig å måle bedring, og selv om jeg og til og med pasient opplever at det hjelper så er det ikke nødvendigvis sant».
Kjennskap til, og bruk av, strukturert kartlegging og behandlingsmanualer
Over halvparten (55%) svarte at de ikke hadde brukt et strukturert diagnostisk intervju med sine pasienter, men mange (62%) rapporterte at de brukte strukturerte spørreskjema for å måle symptomnivå under eller etter terapi. Det var ikke et signifikant forhold mellom å noen gang ha brukt et intervju og bruk av spørreskjema/tilbakemeldingsverktøy (χ2(1) = 1.62, p = .20, se Figur 2).
Hele 79% av deltakerne var enige eller helt enige i at manualer var en god måte å lære terapi på, mens 27% var verken enige eller uenige og 4% var uenige. Allikevel rapporterte 36% at de ikke kjente noen behandlingsmanualer, mens 32% rapporterte at de baserte sin behandling på en manual. Videre svarte 84% at de ikke kjente til en behandlingsmanual for sosial angstlidelse, 84% for depresjon, 53% for panikklidelse og agorafobi, 97% for personlighetsforstyrrelse, 92% for atferdsvansker, og 74% for spesifikk fobi. Å kjenne til én behandlingsmanual var ikke signifikant relatert til hvor nyttige studentene mente de var (Mann-Whitney U = 1045, p = .11).
Holdninger til eksponeringsterapi for angstlidelser
Mesteparten av deltakerne var enige i at formålet for psykologisk behandling er symptombedring, at det er viktig å ha en plan for hver time, og at det er viktig å være en aktiv terapeut i timene. Spesifikt var 8% ikke enig, 33% verken eller og 59% enig i at hovedformålet for terapi er symptombedring. Tilsvarende mange syntes det var viktig å ha en plan for hver time, der var 11% ikke enig, 31% verken eller, og 57% enig i at det er. Enda flere deltakere var enige i påstanden om at det er viktig å være aktiv i timene som terapeut, der var 5% ikke enig, 28% verken eller og 68% enige.
De fleste (66%) var uenige eller helt uenige i at de fleste pasienter med angstlidelser tåler ubehaget ved eksponering dårlig. 12% var enige eller helt enige i dette, mens 23% var verken enige eller uenige. De fleste rapporterte positive holdninger til eksponeringsterapi, eksempelvis: «Hvis klienten forstår rasjonelt og eksponering gjøres rett er det ingen viktige grunner mot eksponering». Noen mente det var viktig å sikre at pasienten ikke ble overveldet: «Det er viktig å repetere og trene på eksponering. Det er viktig å gå sakte frem for å hindre at pasienten blir overveldet, men med terapeut eller pårørende som støttespillere går det vanligvis bra».
Opplevelse av veileder og veiledningsgruppen
De aller fleste (82%) opplevde at veilederen likte dem, mens 6% opplevde seg mislikt. 12% følte seg verken godt eller dårlig likt. Nær en tredjedel (38%) rapporterte at veileder gav dem systematisk tilbakemelding, mens 24% ikke opplevde dette. Omtrent halvparten (46%) opplevde at veileder gav tydelig råd og retning når de trengte det, 32% var verken enige eller uenige, og 22% opplevde ikke dette. Veiledningsgruppen ble opplevd som en viktig læringsarena for 81%, og 83% opplevde dessuten veiledningsgruppen som trygg, med gode muligheter for å ta opp det en måtte ønske. Videre rapporterte 60% at veileder stilte godt nok forberedt, 18% var verken eller uenige, og 22% syntes ikke veileder var godt nok forberedt.
Hele 83% hadde aldri sett veileder gi terapi som hun eller han er ekspert i, og kun 8% hadde blitt vist dette et par eller mange ganger. Samtidig oppga like mange (83%) at de opplevde veilederen som faglig dyktig i terapi, mens 17% opplevde det motsatte. Videre opplevde 54% at veilederen gav evidensbasert og beste tilgjengelige behandling, mens 33% var verken enige eller uenige og 13% opplevde det motsatte.
Figur 2 Mestring, veiledning og kartlegging i praksis
Forklaring: Figuren viser den prosentmessige fordelingen på svaralternativene for opplevd mestring, om studentene hadde sett veileder gi terapi, om de hadde brukt et strukturert diagnostisk intervju, og om de målte pasientens symptomer under eller etter terapi.
Hva studentene synes kan forbedres
Alle deltakerne hadde mulighet til å svare på hva praksisen manglet eller hva som kunne bli gjort annerledes. Mange svarte at de ønsket tettere og mer erfaringsbasert veiledning på hvordan de kunne gi terapi, eksempelvis: «Praksis kunne hatt krav å gi behandling som følger nasjonale retningslinjer for den aktuelle lidelsen. Det ville vært nyttig å observere veileder i arbeid, for eksempel hvis han/hun hadde hatt en egen pasient som vi kunne observere». Andre ønsket også større krav til klinisk erfaring: «Det kunne vært et krav om å ha behandlet minst en pasient med depresjon, angstlidelse, og personlighetsproblematikk for å være bedre forberedt på alle de ulike problemstillingene vi kan møte med en gang vi kommer i arbeidslivet. Det er nå ganske tilfeldig hvilke problemstillinger og behandlingsformer vi blir opplært i».
Andre etterlyste mer samarbeid på tvers av team og klinikker, og noen etterlyste også større krav om etterrettelighet til veileder: «Det burde vært mer tilbakemelding til veilederne og evaluering hvert semester. Det er store forskjeller på hvordan veiledning blir gitt og hvor mye tid hver veileder bruker på arbeidet» og «Bedre muligheter for å klage på veileder. Det er for mange historier om veiledere som ikke utfører jobben sin godt nok, ved å ikke være nok tilstede, gi tilbakemelding, eller ha satt seg inn i sakene».
Diskusjon
Kyndig veiledning er en sentral faktor for å bli en god terapeut, men hittil har få evaluert opplevelser, rutiner og holdninger hos studentene ved norske profesjonsutdanninger i psykologi. Vi utførte derfor en spørreundersøkelse av 105 studenter i intern klinisk praksis ved Universitetet i Bergen. Oppsummert tydet resultatene på at studentene i hovedsak opplevde praksisen og veiledningsrelasjonen som nyttig og positiv, men at studentene ønsket tettere veiledning. Resultatene belyser også tydelig forbedringsmuligheter i kartlegging, diagnostisering og behandling av psykiske lidelser.
I løpet av praksis møtte hver student i snitt to til tre pasienter, og det var ingen signifikant forskjell mellom de ulike klinikkene. Det finnes lite forskning på hvor mange pasienter som behøves for å få tilstrekkelig erfaring som fersk terapeut (Frank et al., 2020; Owen et al., 2016). Likevel er dette få pasienter sammenlignet med antallet en kan forvente å møte i videre praksis i psykisk helsevern, som sannsynligvis også har større variasjon i lidelser og symptombilder. Tidligere forskning på nordiske veiledningsgrupper i intern klinisk praksis viser at en del veiledere ikke demonstrerte eller forklarte hvordan en kan løse terapeutiske utfordringer på en håndfast måte (Nielsen et al., 2009). Våre resultater tyder på det samme, ettersom 83% aldri hadde sett veilederen sin eller en annen ekspert demonstrere terapi i virkeligheten. En grunn for dette kan være at flere veiledere vegrer seg for å vise sine terapier. Dette kan videre skyldes at veilederne er redde for å ta med en tredjepart i en terapeutisk relasjon, er usikre på sine egne ferdigheter, eller at de tenker at studenten selv bør finne ut av terapeutiske utfordringer. Å ikke bli vist hvordan en kan løse terapeutiske utfordringer er uheldig i klinisk opplæring, særlig i møte med mer krevende kliniske problemstillinger (Beidas & Kendall, 2010; Frank et al., 2020).
Litt under halvparten av respondentene svarte at de ikke brukte strukturerte kartleggingsinstrumenter for å vurdere pasientens vansker opp mot diagnostiske kriterier, mens flere rapporterte at de målte endring i symptomnivå under eller etter behandling. Mangel på strukturert kartlegging i en diagnostisk vurdering står i kontrast til Helsedirektoratets tydelige anbefalinger til primær- og spesialisthelsetjenesten (Helsedirektoratet, 2009). At en betydelig andel studenter ikke brukte kartleggings- og tilbakemeldingsinstrumenter står også i kontrast til forskning som tyder på at mer effektive terapeuter systematisk undersøker utfall med sine pasienter samtidig som de aktivt søker etter hvordan de kan utvikle seg profesjonelt (Chow et al., 2015). En norsk studie viste eksempelvis at ferske klinikere hadde mest nytte av kurs i global vurdering av funksjon mens mer erfarne klinikere hadde mindre nytte av kurset. Det kan tyde på at ufullstendig tidlig opplæring kan gi uvaner som er vanskelige å endre i ettertid (Støre-Valen et al., 2015). De fleste respondentene var positive til bruk av manualer som læringsverktøy, eksponeringsterapi for angstlidelser, og kvalitetssikring av terapi ved å måle pasientens symptomer. Dette er høyere enn hva mange norske og internasjonale undersøkelser har rapportert (Farrell, Deacon, Dixon, et al., 2013; Johnson et al., 2016; Weissman et al., 2006).
Det har pågått en omfattende debatt om hvorvidt klinisk praksis bør utføres innenfor rammene av universitetene eller helseforetakene (Helmikstøl, 2017; Solberg, 2018). Tettere veiledning, demonstrering av terapi av eksperter og bedre prosedyrer for utredning og kvalitetssikring kan leveres både på universitetene og helseforetakene. God organisering av klinisk praksis fordrer en tydelig visjon om hva som er de viktigste faktorene for å bli en god terapeut før en debatt om hvor slik opplæring bør skje. I den sammenheng er det også viktig å ta stilling til hvordan en kan redusere uønsket variasjon i læringsutbytte mellom ulike klinikker og veiledere (Chow et al., 2015).
Intern klinisk praksis kan være en ypperlig arena for å forme trygge og effektive terapeuter, der veiledere demonstrer hvordan en kan løse krevende saker, og der ulike pasientgrupper får kvalitetssikret utredning og behandling. Studier fra skandinaviske universitetsklinikker har vist at ferske studentterapeuter kan få kliniske resultater på høyde med internasjonale eksperter dersom opplæring gis innenfor de rette rammene (Öst et al., 2012; Solem et al., 2009). Vi ønsker derfor å oppfordre til en større debatt om hva formålet med og innholdet i intern klinisk praksis skal være, og hvordan en best kan organisere klinisk praksis til å møte formålet.
Begrensninger
Alle svar var rapportert fra studentene selv, og vi mangler informasjon fra veiledere eller pasienter som kunne ha belyst praksisen fra flere perspektiver. På en annen side var vi primært interessert i studentenes opplevelser og læringsutbytte. Ettersom vi ikke har informasjon om studenter som ikke ønsket å delta i undersøkelsen kunne vi ikke undersøke om de skilte seg fra de som deltok. Samtidig gjenspeilte utvalget den totale sammensetningen av kjønn og antall studenter per kull/klinikk for alle de forespurte kullene. Dette kan tyde på at vi fikk en noenlunde representativ andel studenter til å delta.
Konklusjon
Intern klinisk praksis er en viktig periode for å lære å bli en god terapeut. Vår spørreundersøkelse viste at studentene opplever praksisen som viktig og positiv, men at de gjennomgående etterlyser tettere veiledning. Svært få hadde noen gang sett sin veileder eller annen ekspert utføre terapi. I tillegg brukte få strukturerte diagnostiske instrumenter, noe som bryter med anbefalte retningslinjer. Samlet sett tyder resultatene fra undersøkelsen på at intern klinisk praksis har klare forbedringsmuligheter som fortjener å bli diskutert.
Takk til
Vi ønsker å takke alle deltakerne som besvarte spørreundersøkelsen, kolleger som gav tilbakemelding på tidlige versjoner av spørreskjemaet, og til fagutvalget for profesjonsstudenter i psykologi ved Det psykologiske fakultet for hjelp til å spre undersøkelsen.
Referanser
Beidas, R. S., & Kendall, P. C. (2010). Training therapists in evidence‐based practice: a critical review of studies from a systems‐contextual perspective. Clinical Psychology: Science and Practice, 17(1), 1-30. https://doi.org/10.1111/j.1468-2850.2009.01187.x
Carpenter, J. K., Andrews, L. A., Witcraft, S. M., Powers, M. B., Smits, J. A. J., & Hofmann, S. G. (2018). Cognitive behavioral therapy for anxiety and related disorders: A meta-analysis of randomized placebo-controlled trials. Depression and Anxiety, 35(6), 502-514. https://doi.org/10.1002/da.22728
Chow, D. L., Miller, S. D., Seidel, J. A., Kane, R. T., Thornton, J. A., & Andrews, W. P. (2015). The role of deliberate practice in the development of highly effective psychotherapists. Psychotherapy, 52(3), 337-345. https://doi.org/10.1037/pst0000015
Farrell, N. R., Deacon, B. J., Dixon, L. J., & Lickel, J. J. (2013). Theory-based training strategies for modifying practitioner concerns about exposure therapy. Journal of Anxiety Disorders, 27(8), 781-787. https://doi.org/10.1016/j.janxdis.2013.09.003
Farrell, N. R., Deacon, B. J., Kemp, J. J., Dixon, L. J., & Sy, J. T. (2013). Do negative beliefs about exposure therapy cause its suboptimal delivery? An experimental investigation. Journal of Anxiety Disorders, 27(8), 763-771. https://doi.org/10.1016/j.janxdis.2013.03.007
Frank, H. E., Becker-Haimes, E. M., & Kendall, P. C. (2020). Therapist training in evidence-based interventions for mental health: A systematic review of training approaches and outcomes. Clinical Psychology: Science and Practice, e12330. https://doi.org/10.1111/cpsp.12330
Gibson, A. S., Ellis, M. V., & Friedlander, M. L. (2019). Toward a nuanced understanding of nondisclosure in psychotherapy supervision. Journal of Counseling Psychology, 66(1), 114-121. https://doi.org/10.1037/cou0000295
Helmikstøl, Ø. (2017). Utluftningen. Tidsskrift for Norsk psykologforening, 55(11), 1050-1056.
Helsedirektoratet. (2009). Nasjonale retningslinjer for diagnostisering og behandling av voksne med depresjon i primær- og spesialisthelsetjenesten.
Huhn, M., Tardy, M., Spineli, L. M., Kissling, W., Forstl, H., Pitschel-Walz, G., Leucht, C., Samara, M., Dold, M., Davis, J. M., & Leucht, S. (2014). Efficacy of pharmacotherapy and psychotherapy for adult psychiatric disorders: a systematic overview of meta-analyses. JAMA Psychiatry, 71(6), 706-715. https://doi.org/10.1001/jamapsychiatry.2014.112
Johnson, S. U., Hoffart, A., Havik, O. E., & Nordgreen, T. (2016). A survey of clinical psychologists’ attitudes toward treatment manuals. Professional Psychology: Research and Practice, 47(5), 340-346. https://doi.org/10.1037/pro0000108
Michael, S. T., Blakey, S. M., Sherrill, A. M., & Aosved, A. C. (2020). Exposure therapy training and supervision: Research-informed strategies for addressing barriers to adoption and dissemination. Training and Education in Professional Psychology, No Pagination Specified-No Pagination Specified. https://doi.org/10.1037/tep0000304
Mykletun, A., Knudsen, A. K., & Mathiesen, K. S. (2009). Psykiske lidelser i Norge: Et folkehelseperspektiv. https://www.fhi.no/globalassets/dokumenterfiler/rapporter/2009-og-eldre/rapport-20098-pdf-.pdf
Nasjonalt profesjonsråd for psykologiutdanning. Nasjonal plan for profesjonsutdanning i psykologi. Retrieved 28.03.18 from
Nielsen, G. H., Skjerve, J., Jacobsen, C. H., Gullestad, S. E., Hansen, B. R., Reichelt, S., Rønnestad, M. H., & Torgersen, A. M. (2009). Mutual assumptions and facts about nondisclosure among clinical supervisors and students in group supervision: A comparative analysis. Nordic Psychology, 61(4), 49-58. https://doi.org/10.1027/1901-2276.61.4.49
Norsk Psykologforening. (2007). Prinsipperklæring om evidensbasert psykologisk praksis. Tidsskrift for Norsk psykologforening, 44(9), 1127-1128.
Öst, L.-G., Karlstedt, A., & Widén, S. (2012). The effects of cognitive behavior therapy delivered by students in a psychologist training program: an effectiveness study. Behavior Therapy, 43(1), 160-173. https://doi.org/10.1016/j.beth.2011.05.001
Owen, J., Wampold, B. E., Kopta, M., Rousmaniere, T., & Miller, S. D. (2016). As good as it gets? Therapy outcomes of trainees over time. Journal of Counseling Psychology, 63(1), 12-19. https://doi.org/10.1037/cou0000112
Reichelt, S., Skjerve, J., Nielsen, G. H., Grova, B., & Torgersen, A. M. (2015). Managing group supervision with beginning therapists: What can experienced supervisors tell us? Nordic Psychology, 67(4), 285-300. https://doi.org/10.1080/19012276.2015.1013976
Shafran, R., Clark, D. M., Fairburn, C. G., Arntz, A., Barlow, D. H., Ehlers, A., Freeston, M., Garety, P. A., Hollon, S. D., Ost, L. G., Salkovskis, P. M., Williams, J. M., & Wilson, G. T. (2009). Mind the gap: Improving the dissemination of CBT. Behaviour Research and Therapy, 47(11), 902-909. https://doi.org/10.1016/j.brat.2009.07.003
Solberg, P. O. (2018). Reagerer på Bovims framstilling. Tidsskrift for Norsk psykologforening, 55(12), 1088-1089.
Solem, S., Hansen, B., Vogel, P. A., & Kennair, L. E. O. (2009). The efficacy of teaching psychology students exposure and response prevention for obsessive‐compulsive disorder. Scandinavian Journal of Psychology, 50(3), 245-250. https://doi.org/10.1111/j.1467-9450.2008.00703.x
Støre-Valen, J., Ryum, T., Pedersen, G., Pripp, A., Jose, P., & Karterud, S. (2015). Does a web-based feedback training program result in improved reliability in clinicians’ ratings of the Global Assessment of Functioning (GAF) Scale? Psychological Assessment, 27(3), 865-873. https://doi.org/10.1037/pas0000086
Watkins, C. E. J. (2017). Convergence in psychotherapy supervision: A common factors, common processes, common practices perspective. Journal of Psychotherapy Integration, 27(2), 140-152. https://doi.org/10.1037/int0000040
Weissman, M. M., Verdeli, H., Gameroff, M. J., Bledsoe, S. E., Betts, K., Mufson, L., Fitterling, H., & Wickramaratne, P. (2006). National survey of psychotherapy training in psychiatry, psychology, and social work. Archives of General Psychiatry, 63(8), 925-934. https://doi.org/10.1001/archpsyc.63.8.925
Weisz, J. R., Kuppens, S., Ng, M. Y., Eckshtain, D., Ugueto, A. M., Vaughn-Coaxum, R., Jensen-Doss, A., Hawley, K. M., Krumholz Marchette, L. S., Chu, B. C., Weersing, V. R., & Fordwood, S. R. (2017). What five decades of research tells us about the effects of youth psychological therapy: A multilevel meta-analysis and implications for science and practice. American Psychologist, 72(2), 79-117. https://doi.org/10.1037/a0040360